Ветряная оспа считается преимущественно детской болезнью, однако ее проявление у взрослых встречается, пусть и нечасто. Это заболевание является инфекцией, которую предпочтительнее перенести в детстве, так как во взрослом возрасте ветрянка протекает остро и тяжело, грозя серьезными осложнениями для здоровья.
Ветрянка у взрослых: причины возникновения
Ветрянкой называют ветряную оспу – вирусное заболевание, при котором тело больного покрывается сыпью, вызывающей зуд, лихорадку и интоксикационное поражение. Расчесывать сыпь нельзя – повреждение росткового слоя эпидермиса останется в виде атрофических рубцов на всю жизнь.
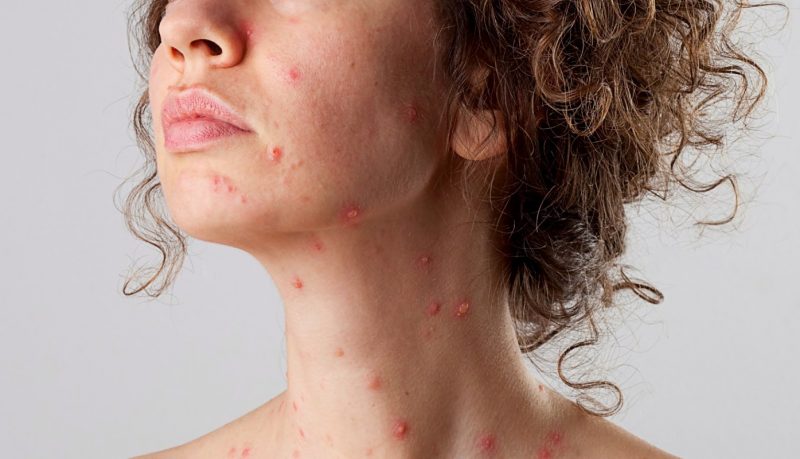
Главным провокатором инфекции является герпесвирус третьего типа, вызывающий ветряную оспу и опоясывающий лишай.
Вирус ветрянки можно отчетливо увидеть под световым микроскопом — это похоже на молекулу ДНК, покрытую внешней липидной оболочкой.
Вирус отличает его летучесть: инфекционные частицы движутся с воздухом и попадают в соседние помещения и даже квартиры через вентиляцию. Отсюда и пошло название «ветрянка».
Важным для возникновения болезни является предрасположенность к заражению ветрянкой. Организм способен противостоять инфекциям на 100%, что является особенностью.
Вирус вне организма человека сохраняется недолго: через 15 минут после попадания в окружающую среду варицелла-зостер погибает из-за высыхания и изменения температуры.
Пути и источники заражения
Инфицированный человек является единственным источником заражения. Чаще всего вирус варицелла-зостер передается другим людям воздушно-капельным путем. Другой путь заражения – трансплацентарный, когда вирус переходит от матери к плоду.
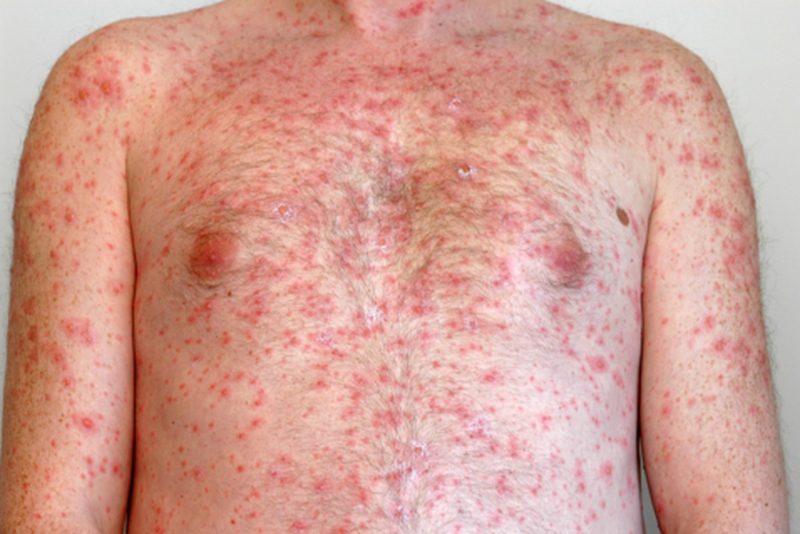
При взаимодействии с больным вирусоносители, взвешенные в воздухе, попадают через дыхательные пути в организм человека.
Встретившись с эпителиальными слоями кожи, вирус закрепляется в ней, что отражается появлением высыпаний. С ростом количества вирусов проступают и другие признаки заражения.
Ветрянку нельзя заразиться от предметов или животных. Животные вообще не болеют этой болезнью.
Даже после выздоровления от ветряной оспы вирус варицелла-зостер способен долгое время оставаться активным и спустя годы вызывать опоясывающий лишай.
Патогенез инфекции
Клинические признаки и течение ветрянки зависят от степени распространения инфекции.
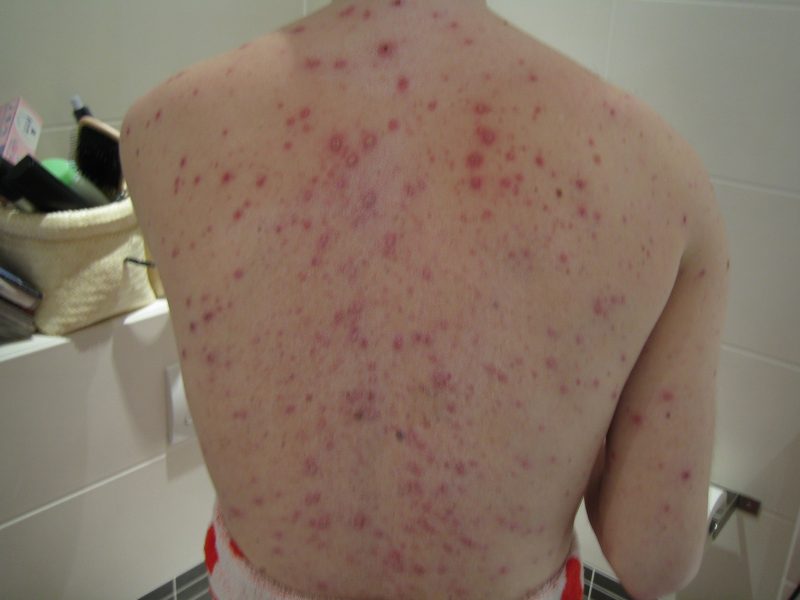
Врачи выделяют ряд этапов.
- инкубационныйС моменту заражения инфекцией до проявления видимых симптомов её деятельности из-за размножения вируса.
- продромальный— стадия, предшествующая развернутому течению болезни.
- высыпаниеВысыпания на коже, вызванные проникновением и размножением вируса в эпидермисе.
- образование корочекУменьшение размеров пузырьков, выработка противоветряных антител, полное выздоровление.
Возможные повторные заболевания ветряной оспой связаны с ослаблением защитных функций организма.
Инкубационный период
Вирус распространяется в организме около четырнадцати дней до проявления первых признаков заболевания. Пациентам до тридцати лет со крепким иммунитетом инкубационный период может занять двадцать один день.
Вирус ветрянки активно размножается на поверхности слизистой носоглотки. При увеличении числа патогенов иммунная система угнетается, а активность Т-лимфоцитов, атакующих чужеродные белки, падает.
Инкубационный период ветряной оспы завершается при проникновении вирусных агентов в кровь.
Сколько дней длится ветрянка?
После инкубации начинается продромальная стадия, которая продолжается два дня. Вирусные агенты попадают в кровь, организм отравляется их продуктами жизнедеятельности.
У взрослых продромальные состояния проявляются ярче, чем у детей, где могут совсем не наблюдаться признаки предболезни.
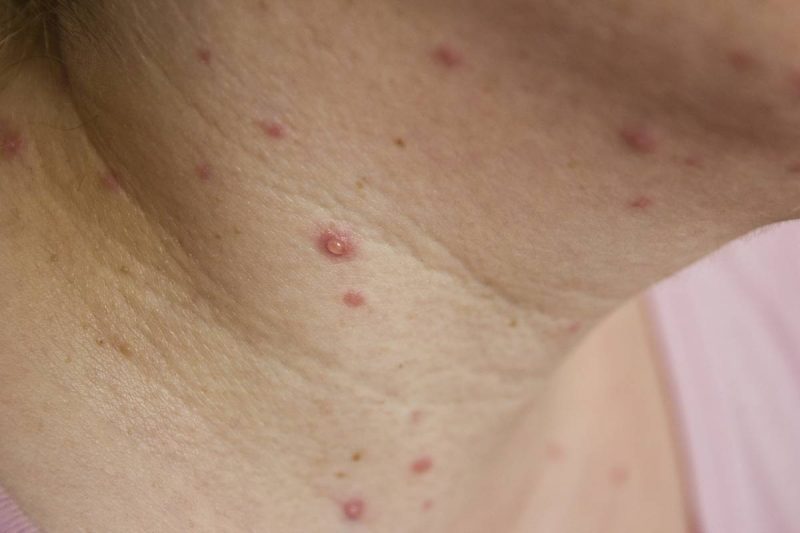
При прогрессировании болезни варицелла-зостер затрагивает спинномозговые нервы. Герпесвирус, проникая в центральную часть нервной системы позвоночника, сохраняется там постоянно. Специальные защитные белки иммунной системы препятствуют активации вируса.
Вирус варицелла-зостер, поражая клетки эпидермиса, вызывает образование вакуолей — пузырьков, состоящих из внутриклеточных элементов. Со временем вакуоли объединяются, образуя наполненные жидкостью папулы.
Иногда папулы превращаются в гнойные пустулы из-за жидкости, содержащей вирусные частицы и белки. К ней приходят много бактерий, поскольку это благоприятная среда для их размножения.
По прошествии до десяти дней высыпания прекратятся. Полное восстановление кожи после сыпи займет не менее двух недель.
Симптомы и признаки заболевания
Симптомы ветрянки у детей и взрослых схожи. Взрослый организм из-за сильной иммунной системы проявляет заболевание с большей интенсивностью.
Ветрянка начинается с резкого ухудшения состояния здоровья.
Наблюдается:
- Тошнота, рвота, головная боль, сонливость, общее недомогание и боли в пояснице — симптомы отравления нервной системы продуктами вирусной деятельности.
- Каждое появление сыпи предшествует резкому повышению температуры. У взрослых ветрянка характеризуется очень высокой температурой — до 40°С в течение двух-трех дней. Продолжительное сохранение высокой температуры может указывать на развитие осложнений.
- Температура повысилась, через два дня появилась сыпь. На начальном этапе маленькие крапинки проявляются на животе, бедрах, груди и плечах. После этого высыпания переходят на лицо и кожу под волосами.
- Сильный зуд указывает на раздражение нервных кончиков в эпителиальных клетках. Вызывается появлением красных пятен, которые предшествуют сыпи.
- Заболевание характеризуется постепенным появлением сыпи на слизистых оболочках рта и гениталий. В случае ухудшения состояния сыпь может распространиться на слизистые внутренних органов.
- Увеличение и болезненность лимфатических узлов позади ушей и на шее.
Во время инкубации вируса ветрянки никаких симптомов нет. Больные заражают окружающих за день до появления сыпи и остаются заразными около пяти дней со дня появления последних высыпаний.
Как выглядит ветряная оспа?
Проявления ветрянки изменчивы и зависят от стадии развития болезни. Заболевание развивается поэтапно.
Вирус ветряной оспы вызывает на коже образование красных пятен, появляющихся из-за расширения мелких кровеносных сосудов. Пятна обычно круглые и достигают в диаметре от 3 миллиметров до 1 сантиметра.
Через два-три часа после появления пятен образуются папулы — серозные бесплотные узелки в местах локализации пятен.
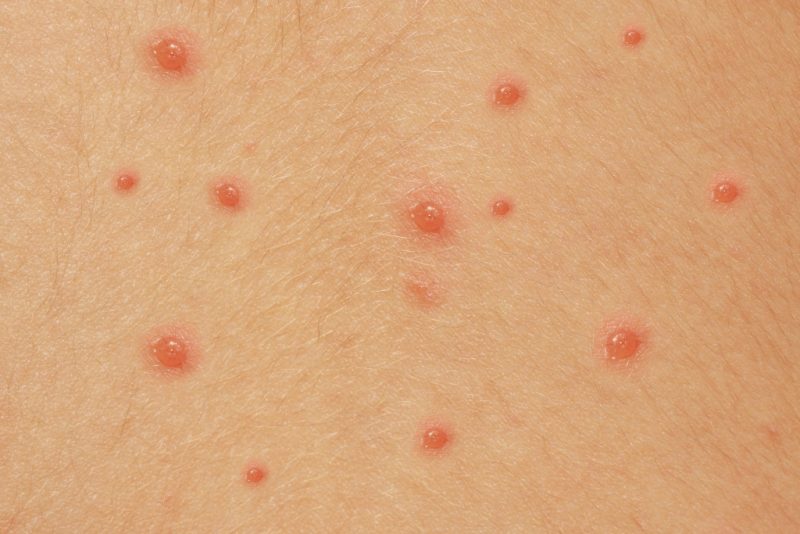
Во время развития заболевания отслаивается слой кожи, и примерно через 12-20 часов из маленьких выпуклостей появляются полушаровидные пузыри с розовым ободком, наполненные жидкостью.
При созревании везикулы лопнут, а на их месте образуется корка. После этого элемент сыпи останавливает развитие и не становится заразным. Зуд пропадает.
От появления красных пятен до образования корочки обычно за пять-семь дней. За это время каждые два дня образуются новые подсыпки, число которых определяется сложностью протекания заболевания.
Высыпания на слизистой
Процесс формирования сыпи затрагивает клетки слизистой оболочки. Высыпания появляются на деснах, небе и слизистой половых органов у женщин. Образование красных пятен сменяется папулами, затем везикулами, из которых образуются зудящие и болезненные язвочки с желтовато-серым основанием и красным ободком.
Высыпания на слизистых оболочках заживают через два дня. Размеры высыпаний меньше, чем на коже, и не превосходят 5 мм.
Можно ли взрослому заболеть повторно?
Возвращение вируса варицелла-зостер и болезнь ветряной оспой возможны лишь при существенном ослаблении иммунитета.

Такое возможно:
- при наличии ВИЧ-инфекции;
- после пересадки органов;
- вследствие акклиматизации или сильного стресса;
- после курса химиотерапии;
- После приема гормональных препаратов, антибиотиков и средств, подавляющих иммунную систему.
Из-за способности вируса изменяться, возможна повторная болезнь даже при контакте с другим заражённым человеком. Это происходит, когда в организме человека, перенесшем ветрянку, образовалось не достаточно антител против вируса.
Варицелла-зостер может проявиться не как ветрянка, а как опоясывающий лишай с поясной формой сыпи.
Инфекция чаще всего развивается повторно после сорока лет.
Диагностические мероприятия
Диагноз ветрянки ставится во время первичного осмотра пациента врачом. Характерная сыпь и общее ухудшение самочувствия не вызывают сомнений в точности диагноза, особенно при наличии контактов больного с заражёнными людьми.
Для оценки тяжести болезни и возможных осложнений применяют лабораторные методы диагностики.
- общий анализ крови.Рост числа лейкоцитов говорит о реакции иммунной системы. Повышенный уровень СОЭ указывает на воспаление.
- общий анализ мочиОбнаружение белка свидетельствует о поражении почек.
- серологияДиагностика проводится путем определения в крови антител к вирусу ветряной оспы. Повторное исследование показывает увеличение количества иммуноглобулинов М и G в несколько раз, что подтверждает диагноз.
В лаборатории можно отличить ветрянку от краснухи и опоясывающего герпеса, а также вируса Коксаки.
Лечение ветрянки у взрослых
Лечение ветрянки у взрослых может проводиться дома или в больнице. В госпитале пациент находится при развитии осложнений или необходимости его изоляции.
В домашних условиях рекомендуется лекарственная терапия и соблюдение правил гигиены.
Медикаментозная терапия
Одним из основных методов лечения ветрянки, ставших уже классическими, является антисептическая обработка сыпи раствором бриллиантовой зелени.
Среди прочих способов – лекарства, снимающие признаки ветрянки и поддерживающие организм.
- противовирусныеФамцикловир подавляет жизнедеятельность вируса варицелла-зостер, препятствуя его размножению. Таблетки Фамцикловир принимают внутрь. Валацикловир или Ацикловир при ветрянке можно принимать внутрь или вводить внутривенно.
- антигистаминныеСпособны снижать уровень аллергии и проницаемость сосудов. Уменьшают зуд, успокаивают, обладают снотворным эффектом. Таблетки Тавегил и Супрастин признаны наиболее эффективными.
- жаропонижающиеДля нормализации температуры и снятия воспалений хорошо подходят таблетки Панадол и Ибупрофен.
- антибиотическиеЗа счёт способности угнетать размножение бактерий и при наявлении гноя в поражённых местах, препараты способствуют предотвращению образования атрофических рубцов. Лучшие варианты — внутривенное введение Оксациллина или Цефазолина.
- дезинтоксикационные растворыУменьшают уровень вирусных токсинов в крови, помогают вывести их и улучшают кровообращение. Внутривенное введение раствора глюкозы или Реополиглюкина рекомендуется.
Лекарства следует принимать исключительно по рекомендации и при наблюдении врача.
Народные средства
Народные методы лечения не воздействуют на возбудителя инфекции, но способны ускорить выведение токсинов и поддерживать организм в работоспособном состоянии.
Для внутреннего употребления готовят настои из липового цвета, аптечной ромашки, череды, коры ивы, календулы, малины. Для приготовления настоя две столовые ложки сбора заливают пятьюста граммами кипящей воды. Настаивают не менее получаса. Принимают по два-три больших глотка несколько раз в день.
Для наружного применения можно использовать ванны с отваром из трав или овса.
Правила гигиены

Следование особым правилам гигиены помогает уменьшить вероятность возникновения осложнений.
- Лежачий режим показан для повышения эффективности кровообращения и уменьшения нагрузки на сердце.
- Избегайте перегрева, так как пот провоцирует раздражение кожи и усиливает зуд, что может привести к образованию гнойников.
- Для быстрого удаления токсинов нужно употреблять большое количество жидкости. Суточная норма составляет 2,5 литра.
- следить за чистотой рук, подстригать ногти;
- Во время купания можно класть в воду соду.
- Полоскание рта после каждого приема пищи обеззараживает и снимает воспаления на слизистой.
- Высыпь на половых органах обработать слабым раствором марганцовки.
Применение терапевтических процедур способствует улучшению состояния больного, ускоряет выздоровление и предотвращает возникновение бактериальных инфекций.
Ветрянка при беременности
Варицелла-зостер опасна для плода. Заражение ветрянкой в начале беременности может привести к выкидышу или неправильному развитию ребенка: атрофии коры головного мозга, дисплазии конечностей, катаракте, умственной отсталости.
Даже при постановке диагноза ветряной оспой беременность прерывать не требуется. Риск возникновения пороков у плода до 20 недель равен 2%.
Ветрянка, перенесенная после 20 недели беременности и до недели перед родами, безопасна для ребёнка.
Повышается риск для здоровья ребёнка при инфицировании матери за последние дни беременности и первые пять дней после родов. Чтобы избежать заражения новорождённого, врачи при возможности откладывают роды на неделю. В крайнем случае ребёнку и матери сразу после родов вводят иммуноглобулин.
Врожденная ветрянка может привести к заболеванию внутренних органов у младенца и грозит ему смертельной опасностью.
Доктора советуют женщинам, желающим забеременеть, пройти анализ на антитела к ветряному оспо.
Возможные осложнения и последствия
У взрослых течение ветряной оспы характеризуется тяжелым характером и развитием осложнений. В среднем, последствия инфекции диагностируются у 30 % взрослых пациентов, перенесших тяжелые формы ветрянки — геморрагическую, буллезную или гангренозную.
К числу самых грозных последствий заражения вирусом ветряной оспы относятся:
- Пневмония — это заболевание легких с образованием очагов воспаления (инфильтратов), повышением температуры и кашлем.
- Нервная система может функционировать неправильно, развиваться энцефалит. Пациенты теряют равновесие, проявляют спутанность сознания, наблюдаются дрожь в конечностях и припадки эпилепсии. Могут возникнуть отклонения в психике.
- Инфекция стрептококками и стафилококками приводит к бактериальному воспалению кожи с появлением множества фурункулов и гнойных скоплений. В лечении применяют исключительно хирургические методы.
- Поражение клеток таких внутренних органов, как печень, сердце или поджелудочная железа может привести к смертельному исходу.
- Прогрессирование гепатита наблюдается у больных, страдающих недостаточностью иммунной системы.
- В результате повреждения глазного яблока и зрительного нерва может возникнуть снижение либо полная потеря зрения.
Ветряная оспа у 80 процентов взрослых протекает в среднем тяжелом виде с высокой температурой, рвотой, множественными сыпями и сильнейшим зудом.
Прививка от ветрянки взрослым
Вакцинация — эффективный способ предостеречь от заражения вирусом варицелла-зостер у людей, которые никогда не переболели ветряной оспой. Использование живой вакцины или специфического иммуноглобулина создает прочное сопротивление иммунитета на всю жизнь.
Кроме того, вакцинация от ветрянки рекомендуется взрослым, если пациент:
- готовится к пересадке органа;
- Страдает лейкозом, геморроидальными заболеваниями или хроническими патологиями: почечной недостаточностью, бронхиальной астмой, коллагенозом, аутоиммунными нарушениями.
- проходит лечение глюкокортикостероидами;
- страдает злокачественными опухолями.
Прививки от ветряной оспы обязательно ставятся медицинским работникам инфекционных отделений, военнослужащим и сотрудникам детских садов.
Профилактика заболевания
Профилактические мероприятия против ветрянки у взрослых осуществляются в разных сферах.
- Введение вакцины пациентам с высоким риском тяжелого протекания заболевания.
- изоляция инфицированного человека;
- Немедленное внутривенное введение иммунного препарата или живой вакцины людям, имевшим контакт с больным, если этот контакт произошел не более чем три дня назад.
Рекомендовано разнообразить рацион питания лицам, переболевшим ветряной оспой, для восстановления сил и повышения иммунитета, а также следовать режиму питья и принимать витамины.










Comments are closed, but trackbacks and pingbacks are open.